مقدمه
عفونتهای انگلی همچنان یکی از چالشهای مهم سلامت عمومی در ایران هستند، بهویژه در مناطق روستایی و گروههای آسیبپذیر. با وجود پیشرفتهای قابلتوجه در بهداشت و مراقبتهای پزشکی، برخی از این بیماریها همچنان شیوع دارند. در مقاله امروز به صورت اجمالی شایعترین عفونتهای انگلی در ایران، علائم، روشهای تشخیص آزمایشگاهی، نحوه نمونهگیری، روش انجام آزمایش ها و درمان آنها را بررسی خواهیم کرد.
عفونتهای انگلی شایع در ایران
بر اساس مطالعات موجود، شایعترین عفونتهای انگلی در ایران شامل ژیاردیا لامبلیا، انتروبیوس ورمیکولاریس، آسکاریس لومبریکوئیدس، لیشمانیاز پوستی و اکینوکوکوزیس هستند. این بیماریها به دلیل عوامل محیطی، بهداشتی و اجتماعی مانند دسترسی محدود به آب سالم، تماس با حیوانات یا ناقلهایی مانند پشههای خاکی در برخی مناطق شیوع دارند.
1. ژیاردیا لامبلیا (Giardia lamblia)
توضیحات
ژیاردیا لامبلیا یک انگل تکیاختهای است که باعث بیماری ژیاردیازیس میشود. این انگل از طریق آب یا غذای آلوده یا تماس مستقیم منتقل میشود و در کودکان و مناطق با شرایط بهداشتی ضعیف شایعتر است. بر اساس یک مطالعه ملی در سال 2005، ژیاردیا با شیوع 10.9% شایعترین انگل رودهای در ایران است، اگرچه مطالعات جدیدتر شیوع متفاوتی (1.87% تا 14.7%) را گزارش کردهاند.
علائم
- اسهال (2 تا 5 بار در روز)
- نفخ و گاز
- مدفوع بدبو و چرب که ممکن است شناور باشد
- درد یا گرفتگی شکمی
- حالت تهوع
- خستگی
- کاهش وزن در موارد مزمن
علائم معمولاً 1 تا 2 هفته پس از عفونت ظاهر شده و ممکن است 2 تا 6 هفته طول بکشد.

روشهای تشخیص آزمایشگاهی
تشخیص ژیاردیازیس معمولاً از طریق روشهای زیر انجام میشود:
نمونهگیری
- نوع نمونه: مدفوع تازه
- روش جمعآوری:
- جمعآوری در ظرف تمیز و خشک، بدون آلودگی با ادرار یا آب.
- برای مدفوع مایع، نمونه باید بلافاصله پس از دفع جمعآوری شود.
- برای مدفوع شکلدار، نمونه از نواحی مختلف مدفوع گرفته شود.
- به دلیل دفع متناوب کیستها، توصیه میشود حداقل سه نمونه در روزهای مختلف جمعآوری شود.
روشهای انجام آزمایش
- بررسی میکروسکوپی:
- گسترش مرطوب مستقیم: مخلوط کردن مقدار کمی مدفوع با سالین یا ید و بررسی زیر میکروسکوپ برای شناسایی کیستها یا تروفوزوئیتها.
- روشهای تغلیظ: استفاده از روش رسوب فرمالین-اتیل استات یا فلوتاسیون سولفات روی برای افزایش شانس تشخیص در نمونههای با بار انگلی کم.
- رنگآمیزی: استفاده از رنگهای تریکروم یا آهن-هماتوکسیلین برای شناسایی بهتر کیستها و تروفوزوئیتها.
- تشخیص آنتیژن:
- استفاده از آزمایش های ایمونواسی مانند ELISA یا DFA برای تشخیص آنتیژنهای ژیاردیا در مدفوع.
- این آزمایش ها حساسیت (88-98%) و ویژگی (87-100%) بالاتری نسبت به میکروسکوپی دارند.
- روشهای مولکولی:
- PCR برای شناسایی DNA ژیاردیا، که حساسیت بالایی دارد.
کنترل کیفیت
- استفاده از نمونههای کنترل مثبت و منفی.
- اطمینان از آموزش مناسب پرسنل آزمایشگاه.
- مشارکت در برنامههای آزمایش مهارت (Proficiency Testing) در صورت امکان.
درمان
درمانهای استاندارد شامل:
- مترونیدازول (Flagyl): 250 میلیگرم سه بار در روز به مدت 5 تا 7 روز، با نرخ بهبودی 85-90%.
- تینیدازول: 2 گرم دوز تک، با اثربخشی حدود 90% و عوارض جانبی کمتر.
- نیتازوکسانید: 500 میلیگرم دو بار در روز به مدت 3 روز، بهویژه برای کودکان مناسب است.
در صورت ادامه علائم پس از درمان، آزمایش مجدد برای بررسی عفونت مجدد یا مقاومت دارویی توصیه میشود. در ایران، مطالعهای در سال 2006 نشان داد که آلبندازول (400 میلیگرم روزانه به مدت 5 روز) نسبت به مترونیدازول اثربخشی بهتری داشته و عوارض کمتری دارد.
2. انتروبیوس ورمیکولاریس (کرمک)
توضیحات
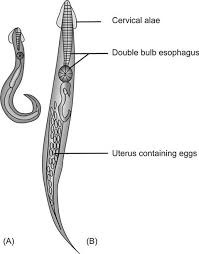
انتروبیوس ورمیکولاریس، معروف به کرمک، یک نماتود است که باعث انتروبیازیس میشود. این عفونت به دلیل انتقال آسان از طریق تماس مستقیم یا سطوح آلوده، بهویژه در کودکان شایع است. شیوع آن در ایران از 9% در مناطق جنوب غربی تا 35% در ارومیه گزارش شده است.
علائم
- خارش مقعدی، بهویژه در شب
- بیقراری و مشکل در خواب
- درد شکمی (گاهی)
- تحریک و التهاب واژن (در موارد نادر)
علائم معمولاً خفیف هستند و برخی افراد بدون علامت باقی میمانند.
روشهای تشخیص آزمایشگاهی
نمونهگیری
- نوع نمونه: نمونه از ناحیه مقعدی با نوار چسب شفاف یا پدال کرمک.
- روش جمعآوری:
- نمونهگیری صبح زود قبل از شستشو یا دفع مدفوع انجام شود.
- نوار چسب شفاف به ناحیه مقعدی فشار داده شده و سپس روی لام میکروسکوپ قرار میگیرد.
- در صورت منفی بودن، آزمایش برای 5 صبح متوالی تکرار شود تا تشخیص رد شود.
روشهای انجام آزمایش
- بررسی میکروسکوپی:
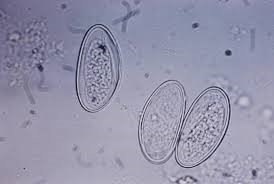
- جستجوی تخمهای مشخص (50-60 میکرومتر، بیضیشکل با یک طرف مسطح) زیر میکروسکوپ.
- گاهی کرمهای بالغ (8-13 میلیمتر برای مادهها، 2-5 میلیمتر برای نرها) قابل مشاهده هستند.
- توجه: بررسی مدفوع معمولاً مفید نیست زیرا تخمها بهندرت در مدفوع یافت میشوند.
کنترل کیفیت
- استفاده از لامهای کنترل برای اطمینان از صحت شناسایی.
- آموزش پرسنل برای تشخیص صحیح تخمها و جلوگیری از اشتباه با مخمرها.
درمان
- مبندازول: 100 میلیگرم دوز تک، تکرار پس از 2 هفته.
- آلبندازول: 400 میلیگرم دوز تک، تکرار پس از 2 هفته.
- پیرانتل پاموات: 11 میلیگرم به ازای هر کیلوگرم وزن بدن، دوز تک، تکرار پس از 2 هفته.
درمان همه اعضای خانواده و مراقبان بهطور همزمان برای جلوگیری از عفونت مجدد توصیه میشود. شستشوی ملافهها و لباسها در آب داغ و رعایت بهداشت فردی ضروری است.
3. آسکاریس لومبریکوئیدس
توضیحات
آسکاریس لومبریکوئیدس یک کرم رودهای بزرگ است که باعث آسکاریازیس میشود. این انگل از طریق بلع تخمهای موجود در خاک، غذا یا آب آلوده منتقل میشود. شیوع آن در ایران کاهش یافته، اما در مناطق شمال غربی همچنان قابلتوجه است (تا 23%).
علائم
- اغلب بدون علامت
- درد یا ناراحتی شکمی
- حالت تهوع و استفراغ
- سرفه (در طی مهاجرت لاروها)
- انسداد رودهای یا کندی رشد در کودکان (در عفونتهای سنگین)
روشهای تشخیص آزمایشگاهی
نمونهگیری
- نوع نمونه: مدفوع تازه
- روش جمعآوری:
- جمعآوری در ظرف تمیز و خشک.
- نمونه از نواحی مختلف مدفوع گرفته شود.
- یک نمونه معمولاً کافی است، اما در صورت منفی بودن و شک بالینی، نمونههای اضافی جمعآوری شود.
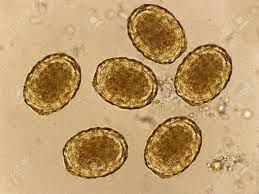
روشهای انجام آزمایش
- بررسی میکروسکوپی:
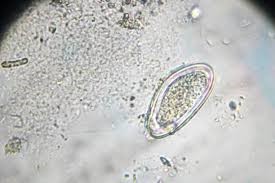
- گسترش مرطوب مستقیم برای شناسایی تخمهای آسکاریس (60-75 میکرومتر، بیضیشکل با پوسته ضخیم).
- روشهای تغلیظ مانند رسوب فرمالین-اتیل استات برای افزایش حساسیت.
- مشاهده کرم بالغ: در موارد سنگین، کرم ممکن است در مدفوع یا استفراغ دیده شود.
کنترل کیفیت
- استفاده از نمونههای کنترل برای شناسایی صحیح تخمها.
- اطمینان از کالیبراسیون میکروسکوپ و آموزش پرسنل.

درمان
- آلبندازول: 400 میلیگرم دوز تک.
- مبندازول: 100 میلیگرم دو بار در روز به مدت 3 روز یا 500 میلیگرم دوز تک.
- پیرانتل پاموات: 11 میلیگرم به ازای هر کیلوگرم وزن بدن، دوز تک.
درمان معمولاً 1 تا 3 روز طول میکشد و بسیار مؤثر است.
4. لیشمانیاز پوستی
توضیحات
لیشمانیاز پوستی توسط انگلهای لیشمانیا (مانند لیشمانیا تروپیکا و لیشمانیا ماژور) ایجاد شده و از طریق نیش پشههای خاکی منتقل میشود. این بیماری در ایران، بهویژه در مناطق گرمسیری و نیمهگرمسیری، شایع است و در سال 2019 حدود 13124 مورد گزارش شده است.
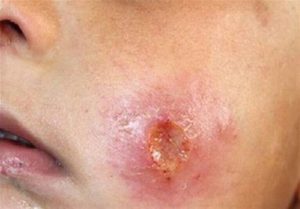
علائم
- زخمهای پوستی که ممکن است دردناک یا بدون درد باشند
- زخمهایی که در عرض چند هفته تا ماه ظاهر شده و ممکن است ماهها طول بکشد تا بهبود یابند
- جای زخم پس از بهبودی
روشهای تشخیص آزمایشگاهی
نمونهگیری
- نوع نمونه: خراش پوستی، آسپیراسیون یا بیوپسی از حاشیه ضایعه.
- روش جمعآوری:
- پوست اطراف ضایعه تمیز شده و نمونه با استفاده از تیغ استریل یا سوزن جمعآوری میشود.
- نمونه در محیط استریل (مانند سالین) قرار داده شود.
روشهای انجام آزمایش
- بررسی میکروسکوپی:
- تهیه گسترش از نمونه و رنگآمیزی با گیمسا برای شناسایی آماستیگوتها.
- کشت انگل: کشت نمونه در محیطهایی مانند NNN (Novy-MacNeal-Nicolle) برای رشد پروماستیگوتها.
- روشهای مولکولی: PCR برای شناسایی گونههای لیشمانیا، که حساسیت و ویژگی بالایی دارد.
- سرولوژی: در موارد خاص برای تشخیص عفونت سیستمیک.
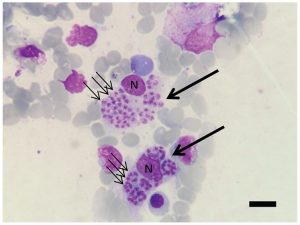
کنترل کیفیت
- استفاده از نمونههای کنترل مثبت و منفی.
- اطمینان از استریل بودن ابزارها و محیط کشت.
درمان
- آنتیمونهای پنجظرفیتی (مانند سدیم استیبوگلوکونات): تزریق داخل ضایعه یا سیستمیک.
- آمفوتریسین B: برای موارد مقاوم.
- میلتفوسین: درمان خوراکی برای گونههای خاص. انتخاب درمان به گونه انگل و شدت بیماری بستگی دارد. برخی زخمها ممکن است بدون درمان بهبود یابند، اما درمان برای جلوگیری از عوارض توصیه میشود.
5. اکینوکوکوزیس (بیماری هیداتید)
توضیحات
اکینوکوکوزیس توسط لارو اکینوکوکوس گرانولوزوس ایجاد میشود و از طریق تماس با سگهای آلوده یا مصرف مواد غذایی آلوده منتقل میشود. این بیماری در مناطق دامداری ایران شایع است.
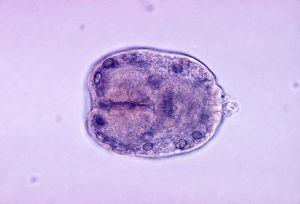
علائم
- اغلب بدون علامت تا زمانی که کیستها بزرگ شوند
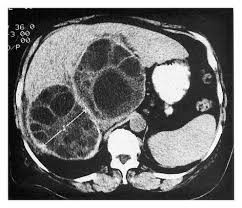
- کیستهای کبدی: درد شکمی، بزرگ شدن کبد
- کیستهای ریوی: سرفه، درد قفسه سینه
- علائم متنوع بسته به محل کیستها
روشهای تشخیص آزمایشگاهی
نمونهگیری
- نوع نمونه: سرم برای سرولوژی، نمونه بافتی در صورت جراحی.
- روش جمعآوری:
- خون برای آزمایش های سرولوژی از ورید گرفته شود.
- نمونههای بافتی در شرایط استریل جمعآوری شوند.
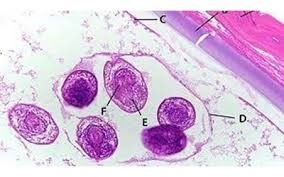
روشهای انجام آزمایش
- تصویربرداری: سونوگرافی، سیتی اسکن یا MRI برای شناسایی کیستها.
- آزمایشهای سرولوژی:
- ELISA یا هماگلوتیناسیون غیرمستقیم برای تشخیص آنتیبادیها.
- حساسیت و ویژگی این آزمایش ها بسته به مرحله بیماری متغیر است.
- هیستوپاتولوژی: در صورت جراحی، بررسی بافت برای تأیید تشخیص.
کنترل کیفیت
- استفاده از کیتهای استاندارد و کنترلهای مثبت و منفی.
- همکاری با آزمایشگاههای مرجع برای تأیید نتایج.
درمان
- جراحی: برای برداشتن کیستها.
- آلبندازول: 400 میلیگرم دو بار در روز به مدت 1 تا 6 ماه، اغلب همراه با جراحی.
- روش PAIR: آسپیراسیون، تزریق و آسپیراسیون مجدد برای کیستهای خاص.
خلاصه عفونتهای انگلی شایع در ایران
| عفونت انگلی | علائم اصلی | روشهای تشخیص | درمانهای اصلی |
| ژیاردیا لامبلیا | اسهال، نفخ، درد شکمی | میکروسکوپی مدفوع، ELISA، PCR | مترونیدازول، تینیدازول، نیتازوکسانید |
| انتروبیوس ورمیکولاریس | خارش مقعدی، بیقراری | آزمایش نوار چسب، مشاهده مستقیم | مبندازول، آلبندازول، پیرانتل پاموات |
| آسکاریس لومبریکوئیدس | درد شکمی، سرفه | میکروسکوپی مدفوع، مشاهده کرم | آلبندازول، مبندازول، پیرانتل پاموات |
| لیشمانیاز پوستی | زخمهای پوستی | میکروسکوپی، کشت، PCR | آنتیمونها، آمفوتریسین B، میلتفوسین |
| اکینوکوکوزیس | درد شکمی، سرفه | تصویربرداری، سرولوژی | جراحی، آلبندازول، PAIR |
نتیجهگیری
عفونتهای انگلی مانند ژیاردیا، کرمک، آسکاریس، لیشمانیاز پوستی و اکینوکوکوزیس همچنان در ایران چالشهایی برای سلامت عمومی ایجاد میکنند. تشخیص دقیق از طریق روشهای آزمایشگاهی مناسب، از جمله میکروسکوپی، آزمایش های آنتیژن و روشهای مولکولی، برای مدیریت این بیماریها ضروری است. درمان مناسب و اقدامات پیشگیرانه مانند بهبود دسترسی به آب سالم، آموزش بهداشت و کنترل ناقلها میتواند به کاهش شیوع این بیماریها کمک کند. آزمایشگاهها نقش کلیدی در ارائه نتایج دقیق و قابل اعتماد دارند و باید از پروتکلهای استاندارد و کنترل کیفیت پیروی کنند.
Reference:
Infectious diseases in Iran: a bird’s eye view
Prevalence of intestinal parasitic infections in the Islamic Republic of Iran
Albendazole versus metronidazole in the treatment of patients with giardiasis